Contenuto
Chi di noi non ha tenuto in mano il nostro fluorogramma? Chi di noi ha capito qualcosa lì? Ma tutto, in effetti, non è affatto così complicato e confuso come potresti pensare!
Guardando l'istantanea, è necessario ricordare che questa è una rappresentazione bidimensionale di un oggetto tridimensionale, dove ci sono altezza e larghezza, ma nessuna profondità. Devi anche ricordare che il lato sinistro dell'immagine è il lato destro della persona e il lato destro, rispettivamente, è il sinistro. L'aria sulla fluorografia è nera, il grasso è grigio, i tessuti molli e l'acqua sono sfumature di grigio chiaro, le ossa e il metallo sono bianchi. Più il tessuto è denso, più è bianco nella foto. Di conseguenza, meno densi sono alcuni tessuti, più scuri sono.
Passi
 1 Controlla il nome del paziente. Alla fine, devi leggere la fluorografia corretta.
1 Controlla il nome del paziente. Alla fine, devi leggere la fluorografia corretta.  2 Controlla la data della foto. È particolarmente importante tenere a mente le date quando si confrontano due o più immagini tra loro. La data del quadro è generalmente un'informazione preziosa: ciò che è cresciuto in 3 mesi è più pericoloso di ciò che è aumentato in 3 anni.
2 Controlla la data della foto. È particolarmente importante tenere a mente le date quando si confrontano due o più immagini tra loro. La data del quadro è generalmente un'informazione preziosa: ciò che è cresciuto in 3 mesi è più pericoloso di ciò che è aumentato in 3 anni. 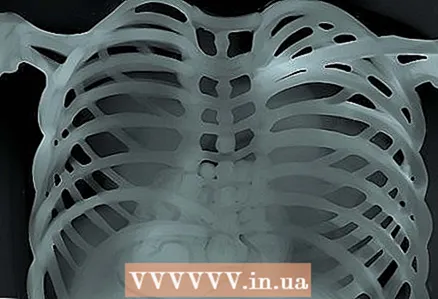 3 Considera il tipo di immagine (articolo sui fluorogrammi, ma lo stesso vale per tutte le altre immagini). Quindi, il fluorogramma è caratterizzato da:
3 Considera il tipo di immagine (articolo sui fluorogrammi, ma lo stesso vale per tutte le altre immagini). Quindi, il fluorogramma è caratterizzato da: - La vista standard del seno del paziente è la cosiddetta. “PA torace”, una proiezione posteriore diretta, quando i raggi X vanno dalla schiena al torace. Questi scatti vengono effettuati durante l'inalazione da una distanza di circa 2 metri.
- Proiezione antero-posteriore. Qui i raggi vanno dal petto alla schiena. È così che fotografano i bambini piccoli e i pazienti che non sono in grado di stare in piedi. Tali immagini vengono scattate da una distanza più ravvicinata, il che è spiegato dalla minore potenza dei dispositivi che consentono di scattare foto in tale proiezione. Di conseguenza, le immagini AP appaiono ingrandite e meno nitide rispetto alle immagini PA.
- Proiezione laterale... I raggi vanno dal lato sinistro del paziente (che il cuore è più chiaro nella foto) a destra. Tali immagini sono anche scattate da una distanza di 2 metri.
- La proiezione obliqua è, per così dire, un incrocio tra proiezione diretta e laterale. Tali immagini sono utili per rilevare metastasi e rimuovere strutture sovrapposte.
- Sdraiato dalla tua parte aiuta a determinare di cosa soffre esattamente il paziente: dal liquido nei polmoni o dal pneumotorace. Ad esempio, se si sospetta la presenza di liquido nel polmone sinistro, viene scattata un'immagine mentre si è sdraiati sinistra lato - in modo che il liquido cada. Se si aspettano di vedere aria nel polmone sinistro, scatta una foto Giusto lato in modo che l'aria si alzi.
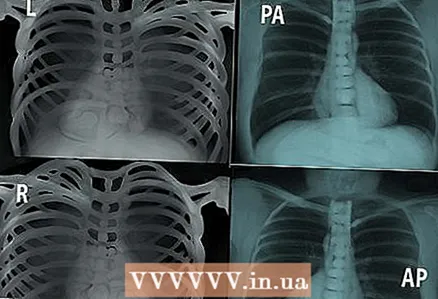 4 Guarda i marcatori. L - sinistra, R - destra, PA - proiezione antero-posteriore, AP - antero-posteriore, ecc. Prestare attenzione alla posizione in cui è stata scattata la foto.
4 Guarda i marcatori. L - sinistra, R - destra, PA - proiezione antero-posteriore, AP - antero-posteriore, ecc. Prestare attenzione alla posizione in cui è stata scattata la foto.  5 Presta attenzione alla qualità dell'immagine.
5 Presta attenzione alla qualità dell'immagine.- Esposizione. Le immagini sovraesposte sono più scure e più difficili da vedere i dettagli. I sottoesposti, a loro volta, sono più leggeri, anche questo non è un regalo. Nelle immagini buone e di alta qualità, presta attenzione ai corpi intervertebrali. Su immagini sottoesposte, è impossibile distinguere una vertebra da un corpo intervertebrale, ma su corpi intervertebrali sovraesposti sono mostrati molto chiaramente.
- Per valutare la qualità dell'esposizione dell'immagine, guardare la colonna vertebrale dietro il cuore nella vista frontale. Se la colonna vertebrale e i polmoni sono chiaramente visibili dietro il cuore, l'immagine è buona. Se è visibile solo la cresta, l'immagine era sovraesposta e se non è visibile, era sottoesposta.
- Movimento. Il movimento è tutte le aree sfocate. Lo pneumotorace latente in un'immagine sfocata è molto, molto difficile da notare.
- Rotazione. Ciò significa che il paziente stava girando durante l'esposizione. Di conseguenza, i polmoni non sembrano simmetrici, il contorno del cuore è spostato. Nelle immagini in cui il paziente non ruotava, le costole sono simmetriche e i polmoni hanno quasi lo stesso diametro. Se il paziente stava girando, allora un lato sarà l'altro.
- Esposizione. Le immagini sovraesposte sono più scure e più difficili da vedere i dettagli. I sottoesposti, a loro volta, sono più leggeri, anche questo non è un regalo. Nelle immagini buone e di alta qualità, presta attenzione ai corpi intervertebrali. Su immagini sottoesposte, è impossibile distinguere una vertebra da un corpo intervertebrale, ma su corpi intervertebrali sovraesposti sono mostrati molto chiaramente.
 6 Aeree. Dovrebbero essere liberi e non bloccati da nulla. prestare attenzione a chiglia trachea - il luogo in cui si divide la trachea per scendere ulteriormente, ai polmoni.
6 Aeree. Dovrebbero essere liberi e non bloccati da nulla. prestare attenzione a chiglia trachea - il luogo in cui si divide la trachea per scendere ulteriormente, ai polmoni. 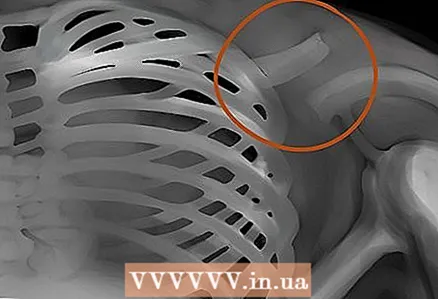 7 Ossatura. Cerca attentamente eventuali danni o traumi alle ossa. È necessario notare la dimensione, la forma, il contorno e il colore delle ossa: tutto questo è un prezioso materiale diagnostico, basato sull'analisi di cui è possibile identificare molte malattie e patologie.
7 Ossatura. Cerca attentamente eventuali danni o traumi alle ossa. È necessario notare la dimensione, la forma, il contorno e il colore delle ossa: tutto questo è un prezioso materiale diagnostico, basato sull'analisi di cui è possibile identificare molte malattie e patologie.  8 Contorno del cuore. Nota lo spazio bianco tra i polmoni: il cuore. Normalmente, il cuore dovrebbe essere meno della metà della larghezza del torace.
8 Contorno del cuore. Nota lo spazio bianco tra i polmoni: il cuore. Normalmente, il cuore dovrebbe essere meno della metà della larghezza del torace. - Se il cuore nelle immagini PA assomiglia a una bottiglia d'acqua, è necessaria una tomografia computerizzata per escludere la presenza di essudato nella regione pericardica.
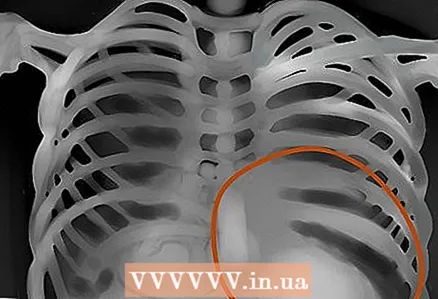 9 diaframmi. Dai un'occhiata più da vicino se ci sono tracce di diaframmi piatti o rialzati nell'immagine, che possono significare rispettivamente enfisema o polmonite. Ovviamente non solo loro. E tieni presente che normalmente il diaframma destro è più alto del sinistro: il fegato si alza. L'angolo costale-diaframmatico è normalmente acuto, con l'ascite è ottuso.
9 diaframmi. Dai un'occhiata più da vicino se ci sono tracce di diaframmi piatti o rialzati nell'immagine, che possono significare rispettivamente enfisema o polmonite. Ovviamente non solo loro. E tieni presente che normalmente il diaframma destro è più alto del sinistro: il fegato si alza. L'angolo costale-diaframmatico è normalmente acuto, con l'ascite è ottuso. 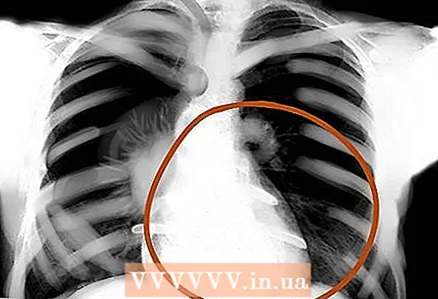 10 Bordi del cuore, tessuti molli esterni. Valuta la scomparsa del contorno del cuore normalmente definito: è così che può essere rilevata la polmonite. Inoltre, controllare i tessuti molli esterni per anomalie: linfonodi ingrossati, enfisema sottocutaneo, ecc.
10 Bordi del cuore, tessuti molli esterni. Valuta la scomparsa del contorno del cuore normalmente definito: è così che può essere rilevata la polmonite. Inoltre, controllare i tessuti molli esterni per anomalie: linfonodi ingrossati, enfisema sottocutaneo, ecc. 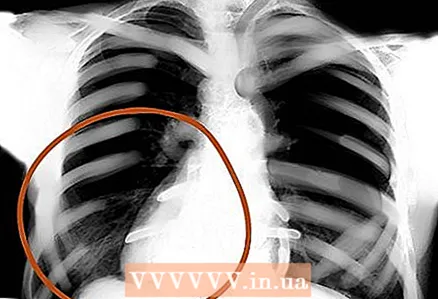 11 Aree polmonari. Valutare simmetria, vascolarizzazione, masse estranee, noduli, infiltrazioni, fluidi, ecc. Se c'è muco, sangue, pus, gonfiore o qualcos'altro nel polmone, quest'area sarà più luminosa e i segni interstiziali saranno meno evidenti.
11 Aree polmonari. Valutare simmetria, vascolarizzazione, masse estranee, noduli, infiltrazioni, fluidi, ecc. Se c'è muco, sangue, pus, gonfiore o qualcos'altro nel polmone, quest'area sarà più luminosa e i segni interstiziali saranno meno evidenti. 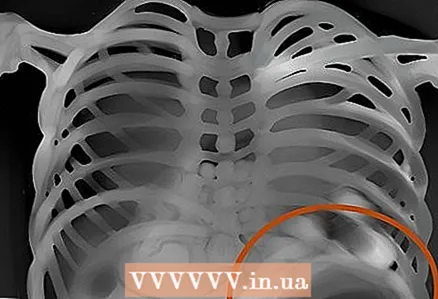 12 Vescica gastrica. Controlla se c'è una vescica gastrica sotto il cuore nella foto, se è scura o visibile del tutto. Stimare la quantità di gas e la posizione della bolla. Normalmente, le bolle di gas possono trovarsi nelle curve destra e sinistra del colon.
12 Vescica gastrica. Controlla se c'è una vescica gastrica sotto il cuore nella foto, se è scura o visibile del tutto. Stimare la quantità di gas e la posizione della bolla. Normalmente, le bolle di gas possono trovarsi nelle curve destra e sinistra del colon.  13 Le radici dei polmoni. Presta attenzione a queste aree e vedi se ci sono nodi, sagome, ecc. Nella vista frontale, la maggior parte delle ombre nell'area della radice sono le arterie polmonari sinistra e destra. La sinistra è sempre più alta della destra. Cerca i linfonodi calcificati nell'area della radice: potrebbero essere segni di tubercolosi.
13 Le radici dei polmoni. Presta attenzione a queste aree e vedi se ci sono nodi, sagome, ecc. Nella vista frontale, la maggior parte delle ombre nell'area della radice sono le arterie polmonari sinistra e destra. La sinistra è sempre più alta della destra. Cerca i linfonodi calcificati nell'area della radice: potrebbero essere segni di tubercolosi. 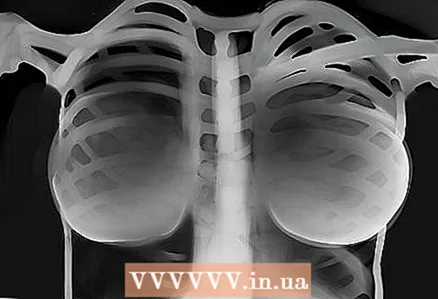 14 Strumenti. Tutti i tubi, i pacemaker, i morsetti chirurgici, i drenaggi, gli impianti: tutto questo deve essere trovato.
14 Strumenti. Tutti i tubi, i pacemaker, i morsetti chirurgici, i drenaggi, gli impianti: tutto questo deve essere trovato.
Consigli
- Dal generale allo specifico: questa regola si è mostrata bene quando si lavora con i fluorogrammi.
- Un approccio sistematico al lavoro con le immagini è una garanzia che nulla passerà inosservato.
- Confrontare sempre tra loro, se possibile, immagini dello stesso paziente. Questo è necessario per determinare la dinamica del decorso della malattia.
- La maestria arriva con l'esperienza. Più fluorogrammi leggi, meglio li capirai.
- La dimensione del cuore dovrebbe essere inferiore alla metà del diametro del torace sull'immagine PA.
- Rotazione: le teste della clavicola dovrebbero essere equidistanti rispetto alla colonna vertebrale.